Hintergrund:
Die Transkatheter-Aortenklappenimplantation (TAVI) stellt seit 2002 eine etablierte Anästhesieverfahrenhochgradiger Aortenklappenstenose dar und wurde initial unter Allgemeinanästhesie durchgeführt. Mit zunehmender Erfahrung hat sich die Anwendung von Lokalanästhesie mit oder ohne Sedierung zunehmend etabliert – insbesondere bei Hochrisikopatienten. Vergleichende Daten zu kurz- und langfristigen Outcomes in Abhängigkeit vom Anästhesieverfahren sind jedoch weiterhin begrenzt. Die ESC/EACTS-Leitlinien 2021 empfehlen eine individualisierte Auswahl des Anästhesieverfahrens unter Berücksichtigung von Komorbiditäten, anatomischen Gegebenheiten und prozeduraler Komplexität im Sinne eines patientenzentrierten Vorgehens.
Methodik:
In dieser retrospektiven Kohortenstudie wurden 225 konsekutive TAVI-Patient:innen analysiert, die zwischen dem 01.01. und dem 30.09.2022 an unserem Zentrum behandelt wurden. Die Einteilung erfolgte anhand des angewendeten Anästhesieverfahrens in folgende Gruppen:
• Lokalanästhesie mit prozeduraler Sedierung (LAPS, n = 42)
• Konvertierte Anästhesie (ursprünglich LA, dann Sedierung/Allgemeinanästhesie, n = 77)
• Lokalanästhesie ohne Sedierung (LA, n = 106)
Es erfolgte ein Vergleich intraoperativer Parameter (z. B. Prozedurdauer, Sedierungsbedarf) sowie postoperativer Endpunkte, darunter Laborparameter, echokardiographische Befunde, Inzidenz von Delir, Infektionen und akuter Nierenschädigung. Die Studie wurde durch die Ethikkommission der Heinrich-Heine-Universität Düsseldorf genehmigt (Studiennummer 2023-2489).
Ergebnisse:
Patient:innen der LA-Gruppe waren signifikant größer und schwerer als jene der LAPS- bzw. konvertierten Gruppe (p = 0.031; p = 0.042), während Alter und Geschlechtsverteilung vergleichbar waren. Es bestand ein signifikanter Unterschied in der NYHA-Klassifikation (p = 0.032), mit einem höheren Anteil an NYHA III–IV in der LA-Gruppe.
Der Sedierungsbedarf variierte signifikant (p < 0.0001); LAPS-Patient:innen erhielten die doppelte Remifentanil-Dosis im Vergleich zur konvertierten Gruppe.
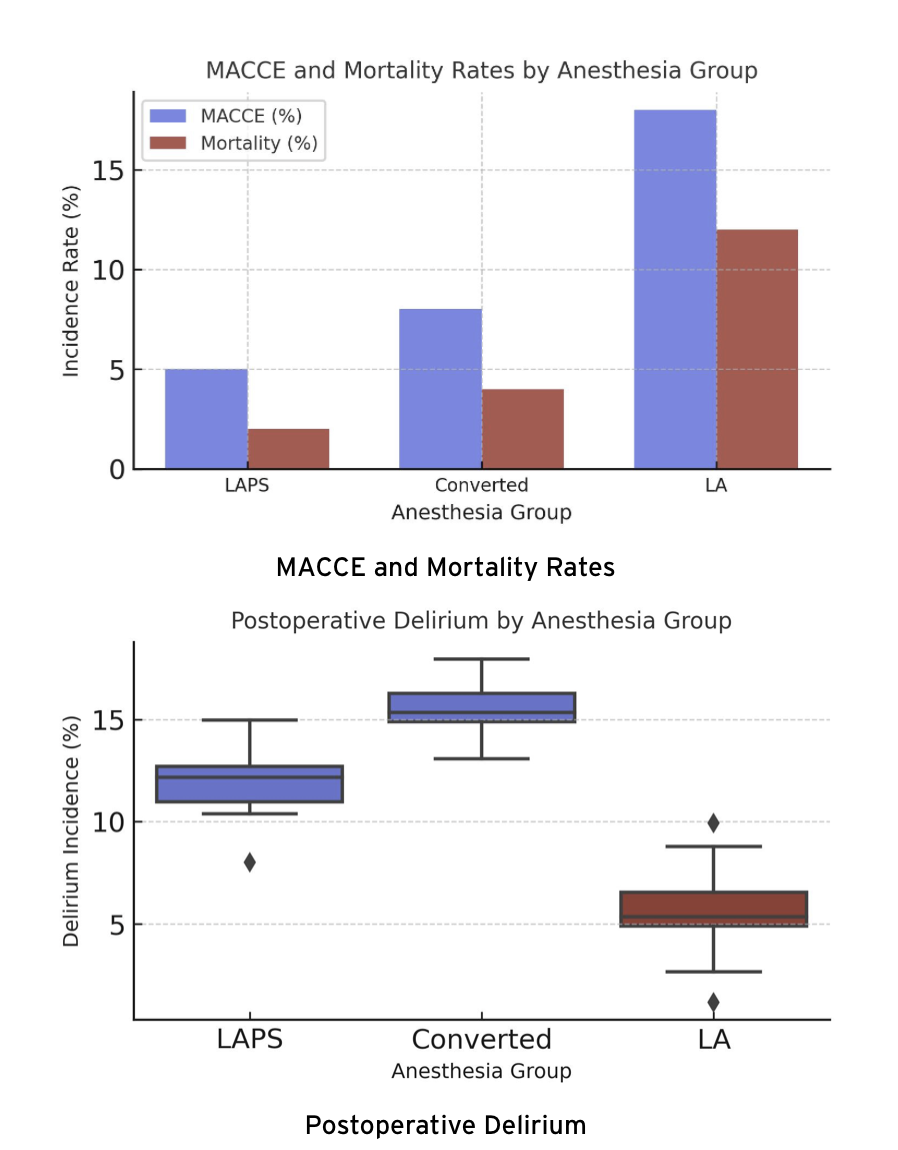
Die LA-Gruppe zeigte eine niedrigere Delir-Inzidenz postinterventionell (p = 0.006) sowie kürzere Intensivaufenthalte.
Die Krankenhausverweildauer war in allen Gruppen vergleichbar (Mittelwert 7,75 Tage, p = n.s.).
Bezüglich 30-Tage-MACCE, Myokardinfarkt, Schlaganfall/TIA und Blutungsereignissen zeigten sich keine signifikanten Unterschiede.
Im 1-Jahres-Follow-up war die MACCE-Inzidenz in der LA-Gruppe erhöht (p = 0.014).
Langzeitdaten bis zum 31.10.2023 zeigten eine signifikant höhere MACCE-Rate (p < 0.001) und Mortalität (p = 0.012) in der LA-Gruppe.
Die erhöhte Mortalität der LA-Gruppe war jedoch nicht direkt dem Anästhesieverfahren oder dem TAVI-Eingriff selbst zuzuschreiben, sondern spiegelt vermutlich die höhere Komorbiditätslast dieser Patient:innen wider.
Schlussfolgerung:
Lokalanästhesie war mit kurzfristigen Vorteilen wie reduzierter postprozeduraler Delirrate und vergleichbarer Krankenhausverweildauer assoziiert. Die erhöhten langfristigen MACCE- und Mortalitätsraten in der LA-Gruppe unterstreichen jedoch die Notwendigkeit einer sorgfältigen Patientenselektion und Risikostratifizierung im Rahmen von Awake-TAVI. Zukünftige prospektive, multizentrische Studien sind erforderlich, um das optimale Anästhesieverfahren bei komplexen TAVI-Patientenkollektiven zu identifizieren.