Hintergrund
Die kathetergestützte Pulmonalvenenisolation (PVI) ist eine etablierte Therapie bei Vorhofflimmern (VHF). Durch die aktualisierten Leitlinien treten begleitende Faktoren wie Übergewicht und Adipositas zunehmend in den Fokus des Rhythmusmanagements. Der Einfluss des Body-Mass-Index (BMI) auf den Therapieerfolg ist daher weiterhin Gegenstand aktueller Forschung und Registerdaten können hier wichtige Informationen aus dem klinischen Alltag liefern.
Methodik
An einem elektrophysiologischen Hochvolumen-Zentrum wurden retrospektiv Routinedaten aus dem klinischen Informationssystem automatisiert exportiert und mittels Python-basierter Datenpipeline analysiert. Eingeschlossen wurden Patient:innen mit dokumentiertem BMI, die zwischen 01.01.18 und 01.07.23 eine Kryoballon-PVI als Ersteingriff erhalten hatten und ein Follow-Up von mindestens zwei Jahren aufwiesen. Als primärer Endpunkt wurde eine stationäre Aufnahme zur Rhythmusintervention (erneute PVI bzw. Kardioversion) im Interventionszentrum nach Ablauf einer 90-tägigen Blanking-Periode definiert. Der Einfluss des BMI auf das Ereignisrisiko des primären Endpunktes wurde mittels Kaplan-Meier-Analyse, Log-Rank-Test sowie multivariater Cox-Regression (adjustiert für Alter, Geschlecht und VHF-Typ) untersucht.
Ergebnisse
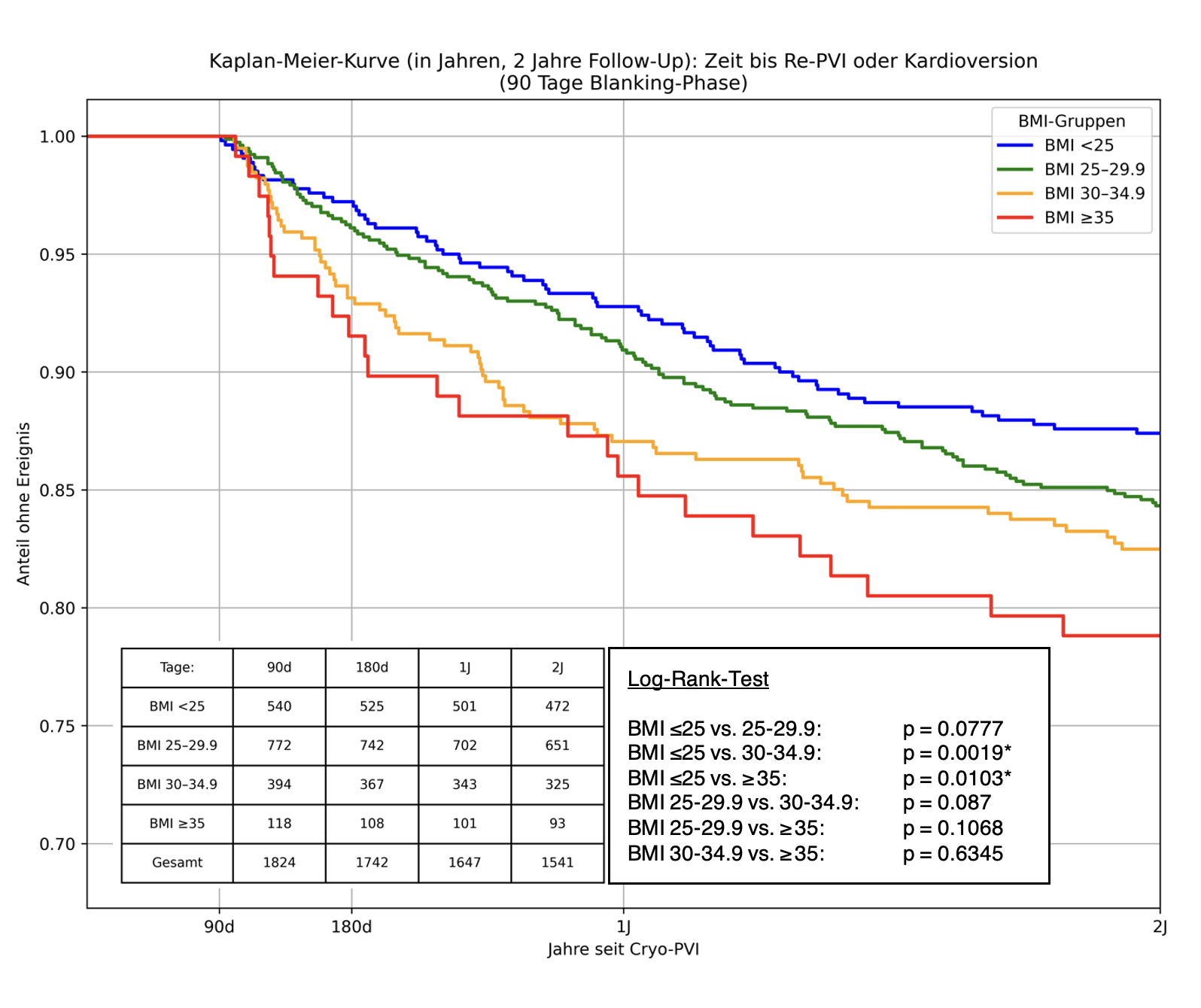
Untersucht wurden 1824 Patient:innen mit einem medianen Alter von 66,7 Jahren (IQR 58,6–73,9), vorwiegend männlichen Geschlechts (61,3%) und einem medianen BMI von 27,1 kg/m² (IQR 24,5–30,4). Nach WHO-Kriterien wiesen 29,6 % Normalgewicht, 42,3% Übergewicht, 21,6% Adipositas Grad I und 6,5% Adipositas Grad II–III auf. Insgesamt wurde vorwiegend (61,2%) paroxysmales VHF behandelt. Persistierendes VHF war bei Übergewicht und Adipositas häufiger als bei Normalgewicht (41,7%/44,7%/39,8% vs. 30,2%). Mit steigendem BMI zeigten sich zudem signifikante Anstiege in prozedurrelevanten Parametern, darunter längere Untersuchungsdauer (p=0.0001), höhere Anzahl durchgeführter Freezes pro Vene (p = 0.0481), verlängerte Durchleuchtungszeit (p<0.005) sowie ein erhöhtes Flächendosisprodukt (p<0.0001). Innerhalb des Nachbeobachtungszeitraums von 2 Jahren trat bei 422 Patient:innen (23,1 %) ein primäres Endpunktereignis auf. Hierbei zeigte sich in der Kaplan-Meier-Analyse ein signifikant schlechteres Outcome ab einem BMI >30kg/m² im Vergleich zur normalgewichtigen Gruppe. Die Cox-Regression zeigte einen signifikanten Einfluss des BMI auf das Auftreten des primären Endpunkts (HR 1.03 pro kg/m², 95%-KI 1.01–1.05, p < 0.005), auch unabhängig von Alter, Geschlecht und VHF-Typ.
Zusammenfassung
Die Analyse aus einem unizentrischen Register belegt einen signifikanten Zusammenhang zwischen BMI und dem Risiko für erneute Interventionen nach einer Ablation. Diese Ergebnisse unterstreichen die Notwendigkeit, Adipositas und Übergewicht als integralen Bestandteil des VHF-Managements zu adressieren. Registerbasierte Auswertungen liefern praxisnahe Evidenz zur Beurteilung klinischer Fragestellungen