Hintergrund:
Die akute Herzinsuffizienz (AHF) zählt zu den häufigsten kardiovaskulären Notfalldiagnosen und ist mit hoher Mortalität assoziiert. Ein erheblicher Anteil der Fälle beruht auf ischämischer Genese, was die Frage nach dem Nutzen invasiver Diagnostik und Therapie aufwirft. Internationale Studien zeigten während der COVID-19-Pandemie Rückgänge invasiver Prozeduren. Ziel dieser Studie war die Analyse zeitlicher Trends und Determinanten invasiver Strategien bei akuter HF in Deutschland von 2019–2024, mit besonderem Fokus auf pandemiebedingte Effekte.
Methodik:
Retrospektive Kohortenstudie auf Basis aggregierter InEK-Routinedaten (2019–2024). Eingeschlossen wurden alle stationären Fälle mit ICD Codes I50.13/I50.14. Die invasive Diagnostik wurde durch folgende Ziffern abgebildet:OPS 1-275 (Koronarangiographie), invasive Therapie über OPS 8-837 (PCI) definiert. Definition der COVID-Phasen: prä (2019), akut (2020–2021), post (2022–2024). Statistische Verfahren: deskriptive Analysen, ANOVA, Korrelationen, multiple Regressionen.
Ergebnisse:
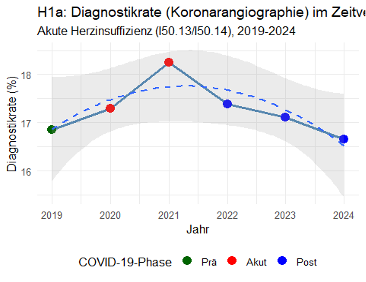
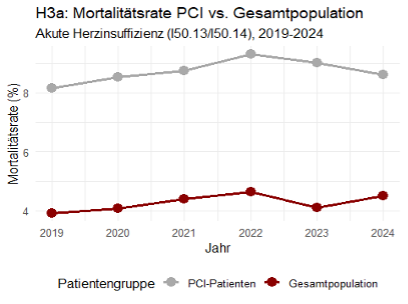
Die Diagnostikrate blieb stabil (2019 = 16,9 %, 2024 = 16,8 %; p = 0,35), ebenso die PCI-Rate (~ 4 %; p = 0,87). Die Konversionsrate (PCI/Diagnostik) lag konstant bei ~ 24 % ohne signifikante Effekte von Alter, Geschlecht oder COVID-Phase (p > 0,6). PCI-Patienten wiesen eine signifikant niedrigere Krankenhausmortalität auf als die Gesamtpopulation (4,3 % vs. 8,7 %; p < 0,001).
Prädiktoren der Mortalität waren: Alter ≥ 80 J. (β = +0,17; p = 0,004), Langliegeranteil (β = −0,84; p = 0,011). Zwischen Diagnostik- und Therapieraten bestand ein signifikanter positiver Zusammenhang (r = 0,83; p = 0,04). Pandemieeffekte waren nicht nachweisbar.
Schlussfolgerung:
Die invasive kardiologische Versorgung bei akuter Herzinsuffizienz blieb in Deutschland während und nach der COVID-19-Pandemie stabil. Weder Diagnostik- noch Therapieraten zeigten relevante Einbrüche. Die konstante Konversionsrate deutet auf eine robuste, indikationsgerechte Versorgungsstruktur hin. Der Mortalitätsunterschied zugunsten der PCI-Patienten spiegelt wahrscheinlich primäre Selektionsphänomene wider. Insgesamt zeigen die Daten eine hohe Resilienz der kardiovaskulären Akutversorgung in Deutschland.
