Einleitung: Die Pulmonalvenenisolation (PVI) ist eine etablierte und effektive Therapie zur Rhythmuskontrolle bei Vorhofflimmern (AF) und kann bei Patienten mit Herzinsuffizienz mit reduzierter Ejektionsfraktion (HFrEF) zu einer Verbesserung der kardialen Funktion und reduzierter Mortalität beitragen. Bislang ist unklar, wodurch die PVI prognostische Effekte bei HFrEF vermittelt. Unsere Hypothese lautet, dass die PVI ihre prognostischen Effekte bei HFrEF über eine verbesserte Ausdosierung der leitliniengerechten medikamentösen Therapie (GDMT) wirkt.
Methoden: In einer retrospektiven Analyse wurden 65 Patientinnen und Patienten mit HFrEF und AF eingeschlossen, die zwischen Oktober 2020 und Juni 2025 eine PVI erhielten. Erfasst wurden klinische, echokardiographische und laborchemische Parameter, EKG-Befunde sowie die GDMT vor und etwa drei Monate nach dem Eingriff. Ziel war die Untersuchung, ob nach PVI eine verbesserte GDMT erreicht wurde.
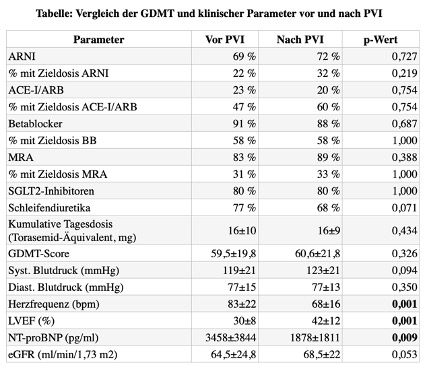
Ergebnisse: Von den 65 Patienten waren 88% männlich, das Durchschnittsalter betrug 69±9 Jahre. Eine arterielle Hypertonie lag bei 75%, eine Dyslipidämie bei 35 % und ein Diabetes mellitus bei 26% vor. Die initiale linksventrikuläre Ejektionsfraktion (LVEF) betrug im Mittel 30±8%. Drei Monate nach der PVI zeigte sich bei 86% der Patienten Sinusrhythmus und bei 12% erneut AF. Die LVEF verbesserte sich signifikant auf 41,6% (p<0,001), die NT-proBNP-Werte sanken signifikant (p=0,009).
Bezüglich der GDMT zeigte sich kein statistisch signifikanter Unterschied in der Optimierung der Dosierungen bis zur Zieltherapie, jedoch eine Tendenz zu erhöhter Verordnung bzw. Dosissteigerung von ARNI und MRA. Gleichzeitig wurde eine leichte, nicht signifikante Abnahme in der Anwendung von Betablockern, ACE-I/ARB und Diuretika (p=0,07), trotz reduziertem NT-proBNP, beobachtet. Zudem zeigte sich ein Trend zu verbessertem systolischem Blutdruck und leicht verbesserter Nierenfunktion. Ein GDMT-Score für die Therapie der Herzinsuffizienz wurde entwickelt, der die gleichzeitige Dosierung der vier Medikamentengruppen bewertet (0= keine, 100= Zieldosis aller vier). Nach PVI zeigte sich ein geringer Anstieg des Scores (p=0,326).
Schlussfolgerungen: In dieser retrospektiven Analyse war die PVI bei HFrEF-Patienten mit AF mit einer signifikanten Verbesserung der systolischen LV-Funktion und einer deutlichen Reduktion der NT-proBNP-Werte assoziiert. Es zeigte sich kein signifikanter Anstieg, aber ein Trend zur verbesserten medikamentösen Therapie (mehr ARNI und MRA, weniger Diuretika), die unter Routinebedingungen einen prognostischen Nutzen hinsichtlich Mortalität und Hospitalisation bei Herzinsuffizienz aufweisen. Eine prospektive Studienphase ist geplant, um zu prüfen, ob die GDMT nach PVI signifikant gesteigert werden kann.