Einleitung
Durvalumab ist ein monoklonaler Antikörper aus der Klasse der Immunglobulin-G1-kappa-Antikörper. Der Checkpointinhibitor bindet an PD-L1, in der Folge verlieren Tumorzellen die Fähigkeit der Immunantwort zu entgehen.
Fallbeschreibung:
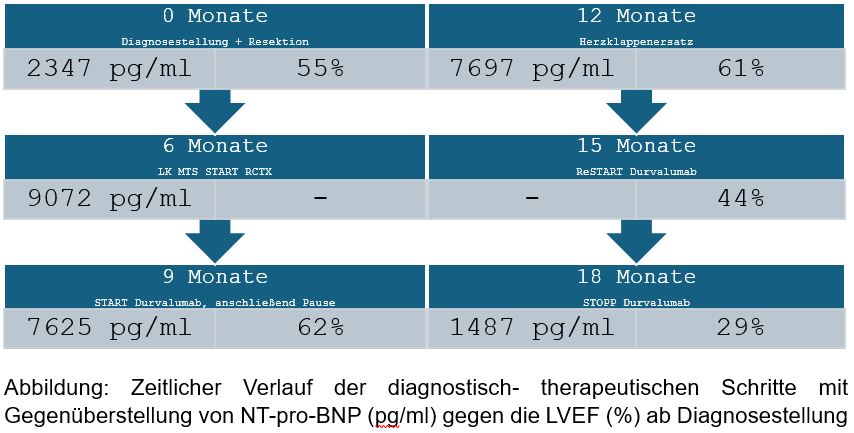
Bei einem 64-jährigen Patienten mit kleinzelligem Bronchialkarzinom (pT2a pN0 cM0 L0 V0 Pn0, Stadium IB, EGFR negativ, ALK negativ PD-L1-Status: TPS 20%) wurde eine primäre Tumorresektion durchgeführt. Sechs Monate später kamen Lymphknotenmetastasen zur Darstellung, sodass eine anschließende Radiochemotherapie (60Gy, Carboplatin/Paclitaxel mit Durvalumab-erhaltungstherapie) begonnen wurde. Zu Beginn der Immuntherapie wurde eine erhaltene linksventrikuläre Pumpfunktion (LVEF, 51%) mit Hypokinesien, korrelierend mit dem durchlebten ST-Hebungsinfarkt im RCA-Gebiet, festgestellt.
Nach der ersten Applikation von Durvalumab erfolgte, nach dreimonatiger Pause, ein biologischer Aorten- und Mitralklappenersatz aufgrund hochgradiger Vitien. Postoperativ wurde letztmalig eine erhaltene LVEF (61 %) erfasst. Nach einer Synkope während der anschließenden Rehabilitationsmaßnahme, erfolgte bei Sick-Sinus-Syndrom eine Schrittmacherimplantation.
Nach Wiederbeginn der Durvalumabtherapie kam es zur fortschreitenden Abnahme der LVEF. Im Rahmen der kardiologischen Verlaufskontrolle (3 Monate nach Wiederbeginn) präsentierte sich der Patient im guten Allgemeinzustand,
ohne Dekompensationszeichen, das NT-proBNP war mit 1487 pg/ml weiterhin erhöht. Echokardiografisch kam eine hochgradig reduzierte LVEF (30%) bei globaler Hypokinesie zur Darstellung. Unter dem Verdacht auf eine immuntherapievermittelte Myokarditis wurde eine kardiale MRT durchgeführt. Es kam ein normal dimensionierter linker Ventrikel mit reduzierter LVEF (29 %) und vorbeschriebener Narbe zur Darstellung. Ein pathologisches globales myokardiales Ödemsignal wurde als Ausdruck einer Perimyokarditis im Rahmen der Immuntherapie bewertet.
Nach interdisziplinärer Besprechung wurde Durvalumab abgesetzt und eine Prednisolon- sowie eine Herzinsuffizienztherapie begonnen.
Diskussion
Beim hier vorgestellten Fall ist von einer subklinischen krebstherapiebedingten kardiovaskulären Toxizität durch Durvalumab auszugehen. Durch gute interdisziplinäre Abstimmung konnte nach Tumorresektion und begonnener Systemtherapie die, bereits im Vorfeld als notwendig erachtete, strukturelle Herzerkrankung korrigiert werden. Unter Fortführung der Immuntherapie fiel zwar die LVEF signifikant ab, vermeintlich paradox fiel aber das NT-pro-BNP und die Leistungsfähigkeit des Patienten nahm zu.
Der Fall illustriert die kritische Frage der Risikoabwägung bezüglich des Einsatzes potenziell kardiotoxischer Systemtherapie bei kardial vorerkranktem Patienten. Der Patient war trotz erhöhtem NT-pro-BNP und relevanter Klappenerkrankung asymptomatisch, sodass sich hier für die Therapie eines potenziell kardiotoxischen Medikaments entschieden wurde.
Der Nachweis der asymptomatischen immuntherapievermitteltenten Perimyokarditis zog weitreichende Folgen nach sich, die Literatur legt nahe, dass die Verläufe schwerwiegender als bei viralen Myokarditiden sind. Erschwerend kam hinzu, dass die Myokarditis zwar durch die abfallende LVEF angezeigt wurde, die Biomarker jedoch im beschriebenen Fall nach Klappenersatz abfielen. Der Patient erfüllte folglich weiterhin keine klinischen Kriterien einer Herzinsuffizienz, wohl aber paraklinische.