In unserer Reihe "Quick Dive" stellen die Autorinnen und Autoren von Publikationen medizinischer Fachgesellschaften prägnant die wichtigsten Hintergründe und Inhalte der jeweiligen Veröffentlichung vor. Dieses Mal wird eingetaucht in:
In unserer Reihe "Quick Dive" stellen die Autorinnen und Autoren von Publikationen medizinischer Fachgesellschaften prägnant die wichtigsten Hintergründe und Inhalte der jeweiligen Veröffentlichung vor. Dieses Mal wird eingetaucht in:
24.06.2025 | Verfasst von: Julinda Mehilli · Tanja Rudolph · Sven Wassmann · Luise Gaede · Michael Andrew Borger · Stephan Achenbach · Peter Ong · Alexander Assmann · Alexander Ghanem · Dirk Westermann · Torsten Doenst · Ralf Birkemeyer
Von:
Lucia Besteher und Melissa Wilke
HERZMEDIZIN-Redaktion
27.06.2025
Bildquelle (Bild oben): vovan / Shutterstock.com
Was sind Anlass und Ziel der Publikation?
Im Herbst 2024 wurden die neuen ESC-Leitlinien zum Management des chronischen Koronarsyndroms (CCS) veröffentlicht. Sie definieren das CCS neu, betonen das risikofaktorbasierte Modell zur Abschätzung der Vortestwahrscheinlichkeit einer obstruktiven KHK und unterstreichen den Stellenwert der koronaren CT bei Patientinnen und Patienten mit niedrigem bis mittlerem Risiko sowie die Bedeutung der Myokardrevaskularisation zur Prognoseverbesserung. Zentrale Neuerungen werden von DGK-Expertinnen und -Experten praxisnah aus Sicht des deutschen Gesundheitssystems kommentiert.
Was sind die wichtigsten Take-Home Messages?
Was sind Herausforderungen bei der Umsetzung und mögliche Lösungen?
Die Betreuung von CCS-Patientinnen und -Patienten kann nicht allein durch Kardiologinnen und Kardiologen erfolgen, sondern erfordert eine sektorenübergreifende Zusammenarbeit. Eine zügige Umsetzung evidenzbasierter Leitlinien in die Praxis ist entscheidend. Dazu beitragen sollen die Übernahme der ESC-Empfehlungen in die Nationalversorgungsleitlinien sowie eine allgemeinverständliche Patientenversion.
Welche Punkte sind offengeblieben?
Diagnostische Strategien bei CCS wurden überwiegend bei Personen mit moderater PTW untersucht; Daten für niedrige PTW-Gruppen (<5–15 %) fehlen. Auch zur nicht-invasiven Bildgebung bei ANOCA/INOCA und zur evidenzbasierten Therapie nicht-obstruktiver KHK besteht Forschungsbedarf. Aus Sicht der DGK sollte bei prognostisch relevanter stenosierender KHK die Revaskularisation bevorzugt werden. Unklar sind der Einfluss auf Gesamtmortalität, der optimale Zeitpunkt der PCI-Vollständigkeit sowie der Vergleich von CABG und PCI bei ischämischer Kardiomyopathie und HFrEF unter moderner Therapie. Weitere Studien sind nötig zur Förderung gesunder Lebensstile, Adhärenz sowie zur Umsetzung gesundheitsfördernder Maßnahmen im Arbeitsumfeld.
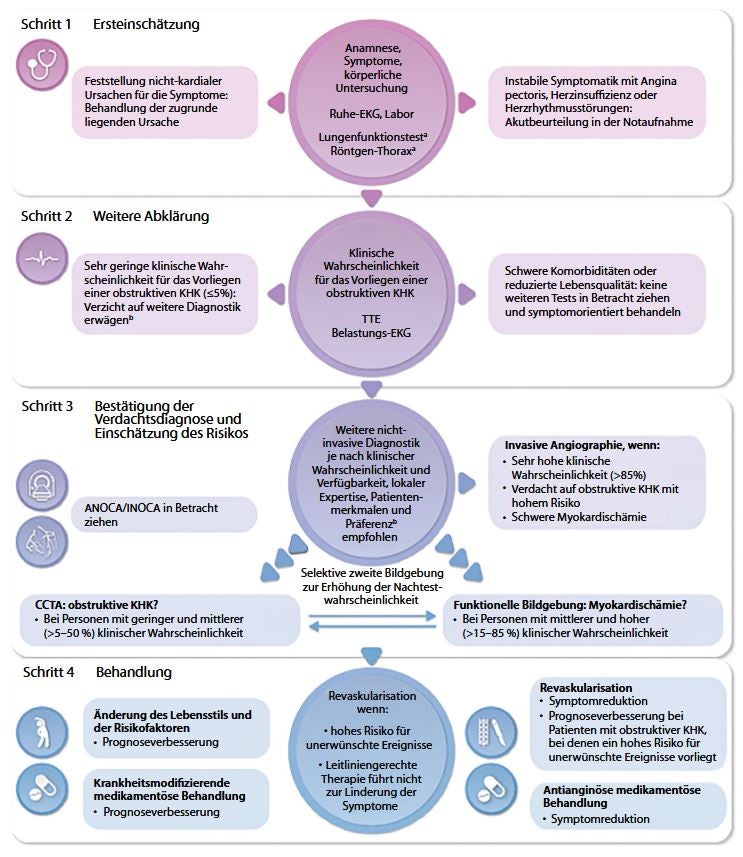 Abbildung: Schrittweises Vorgehen bei der Erstversorgung von Personen mit Verdacht auf ein CCS Legende: ANOCA = Angina pectoris ohne obstruktive Koronararterien; CCS = chronisches Koronarsyndrom; CCTA = Computertomographie-Koronarangiographie; EKG = Elektrokardiogramm; INOCA = Ischämie ohne obstruktive Koronararterien; KHK = Koronare Herzerkrankung. Mehilli, J., Rudolph, T., Wassmann, S. et al. 2025
Abbildung: Schrittweises Vorgehen bei der Erstversorgung von Personen mit Verdacht auf ein CCS Legende: ANOCA = Angina pectoris ohne obstruktive Koronararterien; CCS = chronisches Koronarsyndrom; CCTA = Computertomographie-Koronarangiographie; EKG = Elektrokardiogramm; INOCA = Ischämie ohne obstruktive Koronararterien; KHK = Koronare Herzerkrankung. Mehilli, J., Rudolph, T., Wassmann, S. et al. 2025
Ausblick: Welche Entwicklungen zum Thema zeichnen sich ab?
Zahlreiche laufende randomisierte Studien zur Diagnostik und Therapie von CCS-Patientinnen und -Patienten haben das Potenzial, offene Fragen zu klären und die klinische Praxis über die Leitlinien von 2024 hinaus evidenzbasiert weiterzuentwickeln – etwa zur Identifikation von CCS-Biomarkern, zur Wirksamkeit niedrig dosierter Antikoagulanzien oder antithrombozytärer Therapien sowie zum Nutzen des Koronarsinusverschlusses bei refraktärer Angina trotz leitliniengerechter Behandlung.
DGK-Kommentar zu den Leitlinien der ESC (2024) zum chronischen Koronarsyndrom
Literaturnachweis:
Mehilli, J., Rudolph, T., Wassmann, S. et al.
DGK-Kommentar zu den Leitlinien der ESC (2024) zum
chronischen Koronarsyndrom
Kardiologie (2025). https://doi.org/10.1007/s12181-025-00755-7
Leitlinien sind für Ärztinnen und Ärzte eine wichtige Stütze im klinischen Alltag, um ihre Patientinnen und Patienten nach neuestem Stand der Wissenschaft bestmöglich zu behandeln. Dabei dienen die Leitlinien als verlässliche Handlungsempfehlungen in spezifischen Situationen.
Pocket-Leitlinien sind Leitlinien in kompakter, praxisorientierter Form. Bei Übersetzungen von Pocket-Leitlinien der ESC werden alle Empfehlungsklassen und Evidenzgrade der Langfassung übernommen.
Master Pocket-Leitlinien stellen eine Zusammenfassung der wichtigsten Aspekte der Leitlinienempfehlungen in Form von grafischen Diagnose- und Therapiealgorithmen dar. Als Quelle der Empfehlungen dienen dabei vorwiegend die nach strengen wissenschaftlichen Kriterien erstellten Leitlinien der European Society of Cardiology (ESC) sowie deren deutsche Übersetzung durch die DGK.
CardioCards behandeln im Wesentlichen Themen der Diagnostik und Akuttherapie für den ambulanten Bereich. Hier werden die essenziellen Informationen von Leitlinien komprimiert und übersichtlich zusammengefasst.
Kommentare beinhalten Hinweise, wie sich die neuen von den alten Leitlinien unterscheiden, Hinweise auf wesentliche Neuerungen, die seit dem Erscheinen der ESC-Leitlinien bekannt geworden sind, Diskussion kontroverser Empfehlungen in den ESC-Leitlinien sowie Möglichkeiten und Grenzen der Leitlinienumsetzung im Bereich des deutschen Gesundheitswesens.
Ein Positionspapier behandelt eine Fragestellung von großem allgemeinen Interesse, für die keine aktuelle Leitlinie vorliegt.
Bei einem Konsensuspapier handelt es sich um ein von mehreren Fachgesellschaften getragenes Statement.
Diese Veröffentlichungen enthalten Empfehlungen einer DGK-Arbeitsgruppe zu einer speziellen Frage von großem Interesse.
Stellungnahmen der DGK beziehen sich auf gesundheitspolitische Fragestellungen und erfolgen durch den Vorstand, gemeinsam mit Kommissionen und Projektgruppen. Sofern möglich und sinnvoll, werden auch Fachgesellschaft-übergreifende Stellungnahmen ausgearbeitet.
Ein Manual ist eine praktisch orientierte Expertenempfehlung für wesentliche kardiovaskuläre Prozeduren.